1.1.1 CT(计算机断层扫描)
"这是自伦琴发现X射线以来,放射学领域最重要的进步。" —— 1979年诺贝尔生理学或医学奖颁奖词
🎯 一个改变世界的想法
 戈弗雷·豪斯菲尔德爵士(Sir Godfrey Hounsfield),CT扫描仪的发明者
戈弗雷·豪斯菲尔德爵士(Sir Godfrey Hounsfield),CT扫描仪的发明者
1967年,英国EMI公司的工程师戈弗雷·豪斯菲尔德(Godfrey Hounsfield)正在思考一个看似简单却极具挑战性的问题:能否通过从多个角度拍摄X射线照片,然后用计算机重建出物体的三维结构?
这个想法的灵感来自于一个日常场景:想象你有一个装满不同水果的盒子,但你只能从外面看。如果你只从一个角度看,你可能只能看到最外层的水果。但如果你绕着盒子转一圈,从各个角度观察,你就能在脑海中拼凑出盒子内部的完整布局。豪斯菲尔德的天才之处在于,他想让计算机来完成这个"拼凑"的工作。
💡 EMI与音乐产业的联系
资助豪斯菲尔德研发CT的EMI公司,在1960年代是全球最大的唱片公司之一(旗下包括披头士等知名艺人)。EMI在音乐产业的成功为其提供了雄厚的财力,使公司能够支持豪斯菲尔德这样的长期研发项目。CT扫描仪的研发成本约为10万英镑,这在当时是一笔巨额投资。
从构想到现实:五年的艰苦探索
豪斯菲尔德面临两个巨大的挑战:
- 数学难题:如何从多个投影重建出原始的三维图像?幸运的是,奥地利数学家约翰·拉东(Johann Radon)在1917年就提出了相关的数学理论——拉东变换(Radon Transform)。这个理论在当时被认为只是纯数学研究,没有人想到它会在半个世纪后成为CT技术的数学基础。
 拉东变换的直观演示:物体从不同角度的投影组合成正弦图(sinogram),这是CT图像重建的数学基础
拉东变换的直观演示:物体从不同角度的投影组合成正弦图(sinogram),这是CT图像重建的数学基础
- 计算挑战:在1960年代,计算机的运算能力极其有限。第一台CT扫描仪需要5分钟来采集数据,然后用2.5小时来重建一张图像!今天,同样的任务只需要几秒钟。
1971年10月1日,世界上第一台临床CT扫描仪在伦敦阿特金森·莫利医院(Atkinson Morley Hospital)安装完成。第一位接受CT扫描的患者是一位疑似脑肿瘤的女性。当医生们看到清晰显示的脑部结构和肿瘤位置时,所有人都被震撼了——这是人类历史上第一次在不开颅的情况下,清晰地看到大脑的内部结构。
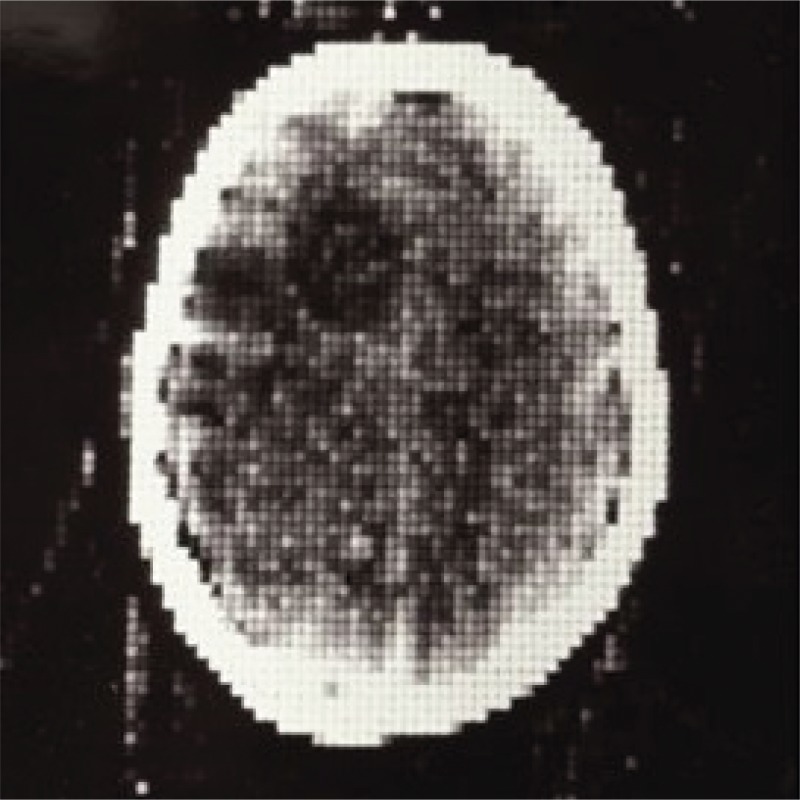 1971年拍摄的第一张临床CT扫描图像,显示了额叶的囊性病变
1971年拍摄的第一张临床CT扫描图像,显示了额叶的囊性病变
🏆 诺贝尔奖的荣耀
1979年,豪斯菲尔德与南非物理学家艾伦·科马克(Allan Cormack)共同获得诺贝尔生理学或医学奖。科马克在1960年代独立发展了CT重建的数学理论,但由于缺乏工程实现,他的工作在当时并未受到重视。豪斯菲尔德的工程天才与科马克的数学理论相结合,共同开创了CT时代。
 艾伦·科马克(Allan Cormack),与豪斯菲尔德共同获得1979年诺贝尔生理学或医学奖
艾伦·科马克(Allan Cormack),与豪斯菲尔德共同获得1979年诺贝尔生理学或医学奖
🔬 CT是如何"看穿"人体的?
X射线衰减:CT成像的物理基础
当X射线穿过人体时,会被不同组织以不同程度吸收(衰减)。这种衰减遵循Beer-Lambert定律的简化形式:
其中:
是入射X射线的强度 是穿过组织后的X射线强度 是组织的线性衰减系数(不同组织有不同的值) 是X射线穿过组织的厚度
用通俗的话说:X射线就像是一束光,穿过不同的材料时会被"削弱"不同的程度。骨骼密度高,会大量吸收X射线,所以穿过后的X射线很弱;而空气几乎不吸收X射线,所以穿过后的X射线强度几乎不变。
⚠️ 传统X-ray的局限
传统X射线照片的问题在于,它把所有深度的信息都压缩到一张平面上。就像把一本厚厚的书压扁后拍照——你能看到所有的文字,但它们全部重叠在一起,难以辨认每一页的内容。一个小的肺部结节可能被肋骨遮挡,一个早期的肿瘤可能淹没在周围组织的重叠影像中。
断层成像:一层一层地"切开"人体
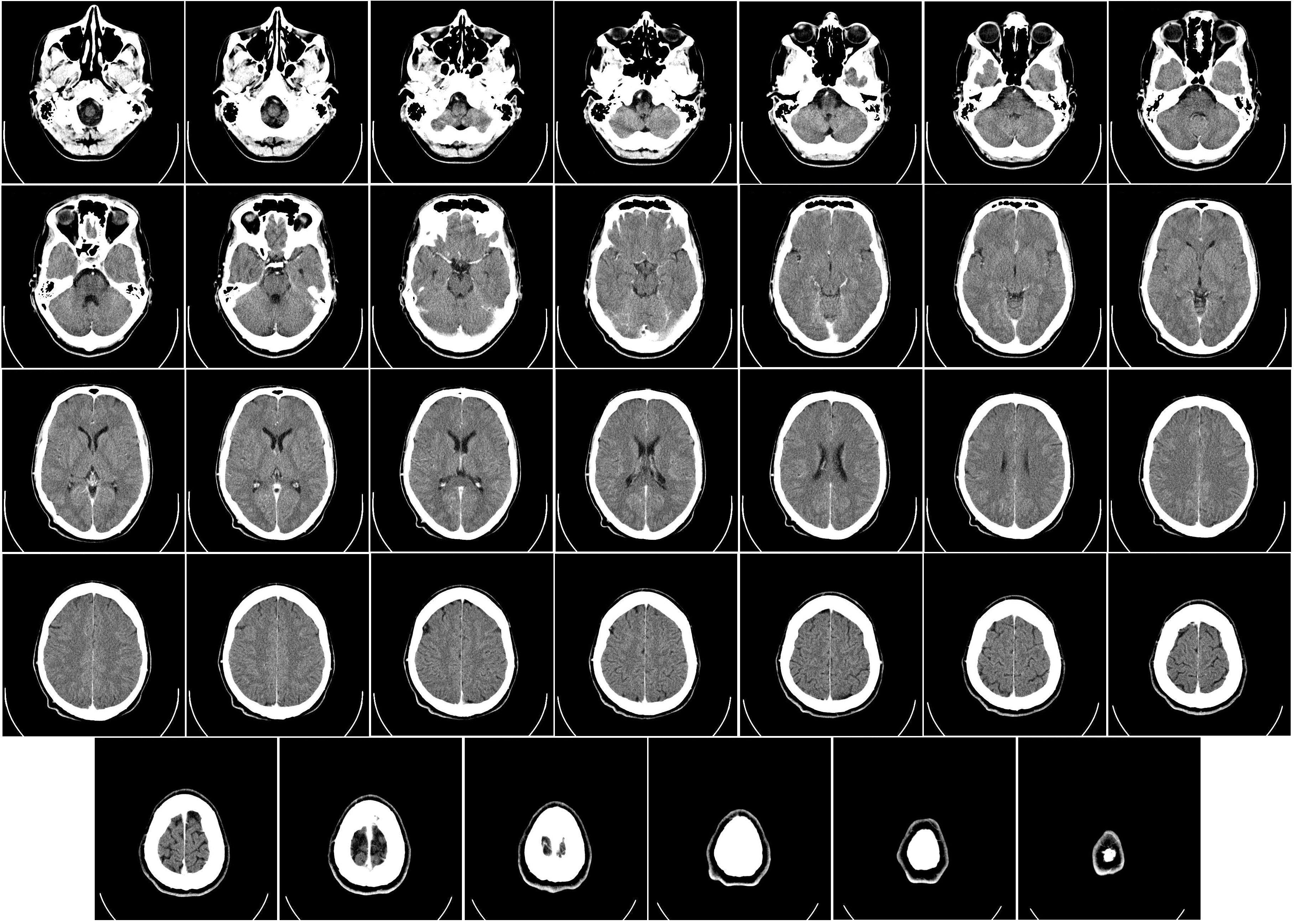 正常人脑部CT横断面图像,可以清晰地分辨灰质、白质和脑脊液
正常人脑部CT横断面图像,可以清晰地分辨灰质、白质和脑脊液
CT的革命性突破在于断层成像(Tomography)——它不是拍摄整个身体的投影,而是一层一层地扫描,每一层都是一个横断面(就像切面包一样)。
CT的基本工作流程:
- 多角度投影:X射线管和探测器围绕患者旋转,从数百个不同角度拍摄X射线"照片"(投影)
- 测量衰减:每个角度都测量X射线穿过身体后的强度变化
- 计算机重建:利用数学算法(如滤波反投影),从这些投影数据中重建出横断面图像
- 三维成像:将多个横断面堆叠起来,就得到了三维的体数据
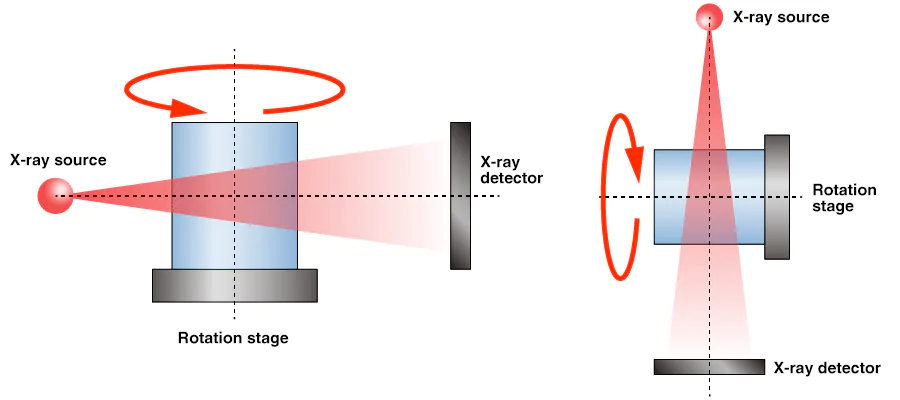 CT扫描原理:X射线源和探测器围绕被扫描对象旋转,从多个角度采集投影数据
CT扫描原理:X射线源和探测器围绕被扫描对象旋转,从多个角度采集投影数据
💡 一个形象的比喻
想象你要猜测一个不透明盒子里装了什么。如果你只能从一个方向用手电筒照射,看到的影子信息非常有限。但如果你绕着盒子转一圈,从360度的各个角度照射,记录下每个角度的影子,然后用数学方法"反推",你就能重建出盒子内部的三维结构。CT正是这样工作的,只不过用的是X射线而不是手电筒。
Hounsfield单位(HU):CT的"语言"
为了量化不同组织对X射线的衰减程度,豪斯菲尔德提出了一个标准化的刻度——Hounsfield单位(Hounsfield Unit, HU)。
HU的定义:
这个公式看起来复杂,但其实很巧妙:
- 水的HU值被定义为0(作为参考点)
- 空气的HU值被定义为-1000
- 致密骨的HU值约为+1000
常见组织的HU值范围:
| 组织类型 | HU值范围 | 临床意义 |
|---|---|---|
| 空气 | -1000 | 肺部、气道 |
| 脂肪 | -120 ~ -90 | 皮下脂肪、腹腔脂肪 |
| 水 | 0 | 参考标准 |
| 血液 | +30 ~ +45 | 血管、出血 |
| 肌肉 | +10 ~ +40 | 软组织 |
| 灰质 | +37 ~ +45 | 脑组织 |
| 白质 | +20 ~ +30 | 脑组织 |
| 肝脏 | +40 ~ +60 | 实质器官 |
| 骨骼 | +700 ~ +3000 | 骨质密度评估 |
| 金属植入物 | > +3000 | 会产生伪影 |
 | 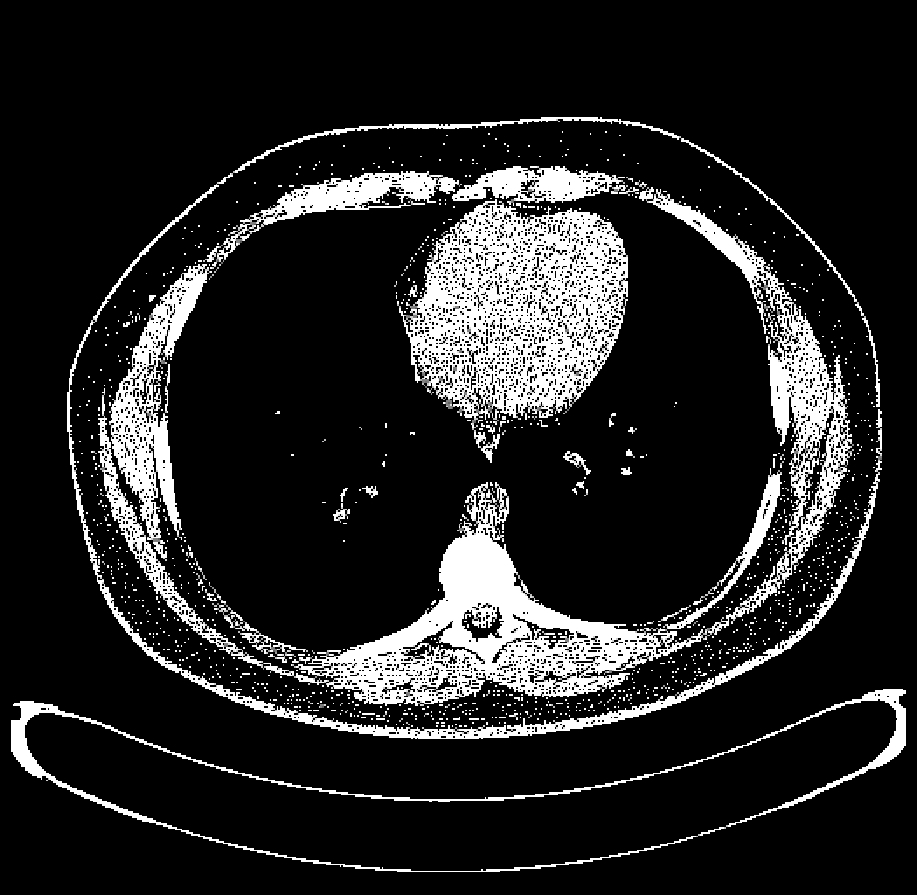 | 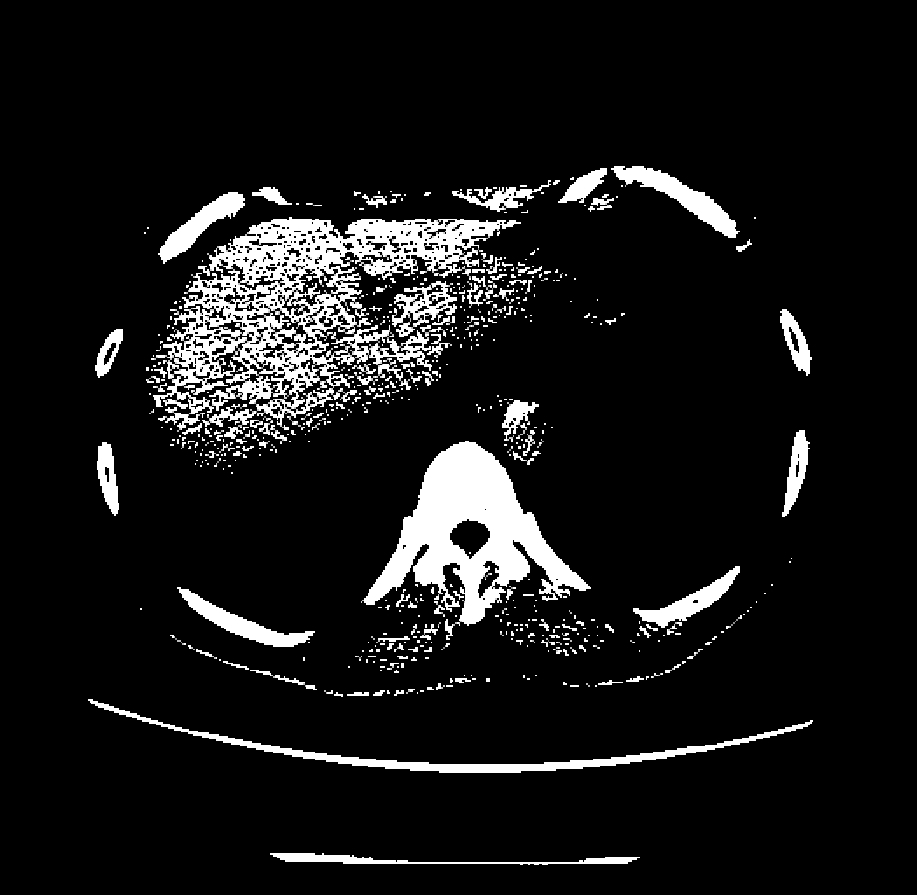 |
|---|---|---|
| 肺窗(窗位-700 HU) | 软组织窗(窗位0 HU) | 肝窗(窗位60 HU) |
CT窗宽窗位(Window Width / Window Level)实例对比:同一胸部CT层面,通过调整窗宽和窗位,可以突出显示不同的组织结构
🎨 窗宽窗位:CT图像的"调色板"
由于人眼只能分辨约20-30个灰度级别,而CT的HU值范围从-1000到+3000,我们需要选择一个"窗口"来显示感兴趣的组织。例如:
- 肺窗(窗宽1500,窗位-600):适合观察肺部结构
- 纵隔窗(窗宽350,窗位50):适合观察心脏、血管
- 骨窗(窗宽2000,窗位300):适合观察骨骼 这就像是用不同的"滤镜"来突出不同的组织结构。
📈 CT技术的演进:从5分钟到亚秒级
CT技术自1971年诞生以来,经历了多次革命性的升级。每一代CT的进步都极大地扩展了临床应用范围,提高了诊断能力。
第一代CT(1971-1975):平移-旋转式
技术特点:
- 单探测器:只有一个X射线管和一个探测器
- 扫描方式:X射线管和探测器一起平移扫描一条线,然后旋转1度,再平移扫描下一条线
- 扫描时间:5-7分钟/层(180次平移 × 180个角度)
- 图像矩阵:80×80像素
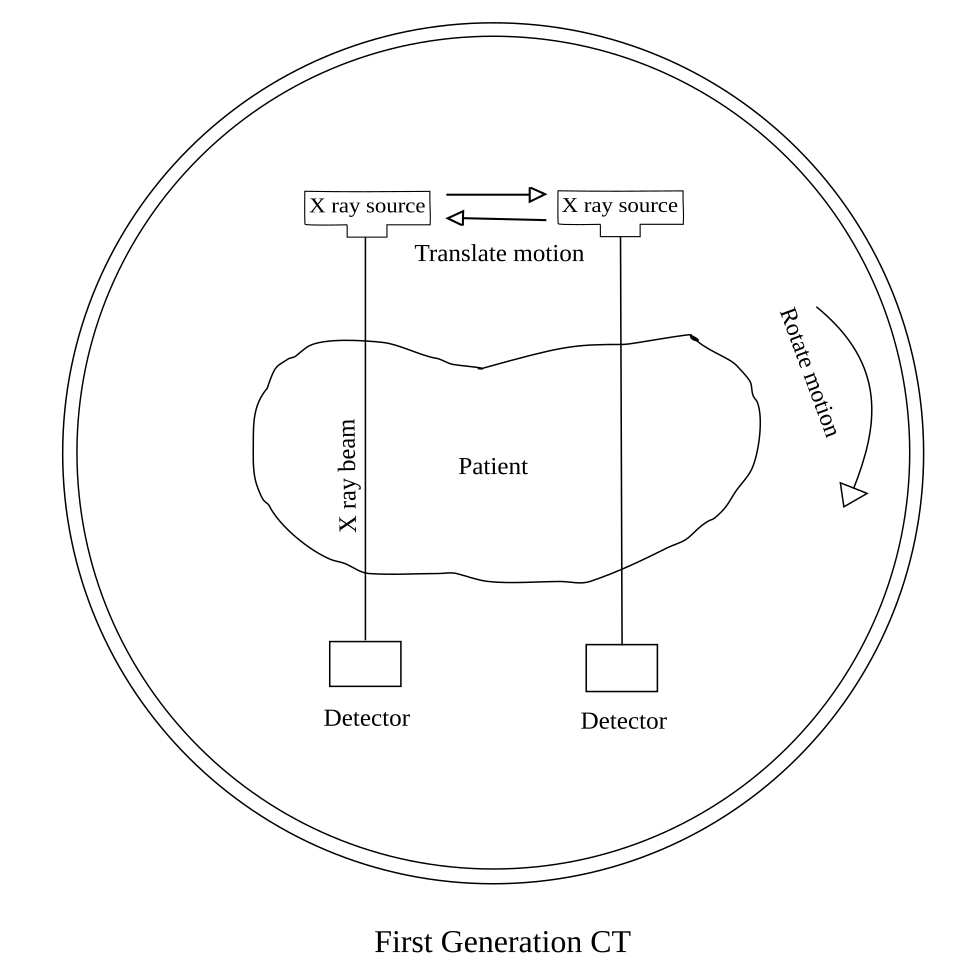 第一代CT扫描仪的平移-旋转扫描方式:X射线管和单个探测器一起平移扫描,然后旋转一个角度,重复此过程
第一代CT扫描仪的平移-旋转扫描方式:X射线管和单个探测器一起平移扫描,然后旋转一个角度,重复此过程
临床应用:
- 仅限于头部扫描(因为患者需要保持静止很长时间)
- 主要用于脑肿瘤、脑出血的诊断
⏱️ 漫长的等待
想象一下,患者需要在扫描床上保持完全静止5分钟以上,任何轻微的移动都会导致图像模糊。这对于急诊患者或儿童来说几乎是不可能的任务。
第二代CT(1975-1980):扇形束扫描
技术改进:
- 多探测器阵列:3-30个探测器排成一排
- 扇形束X射线:X射线束呈扇形,可以同时照射多个探测器
- 扫描时间:20-60秒/层(大幅缩短!)
临床意义:
- 扫描时间的缩短使得身体扫描成为可能
- 患者的舒适度大幅提升
第三代CT(1980-1990):旋转-旋转式
技术突破:
- 大型探测器阵列:数百个探测器排成弧形
- 同步旋转:X射线管和探测器阵列一起绕患者旋转
- 扫描时间:2-10秒/层
- 图像质量:分辨率提升到512×512像素
临床应用扩展:
- 胸部、腹部、盆腔扫描成为常规检查
- 可以进行动态增强扫描(注射造影剂后连续扫描)
🚀 速度的飞跃
从第一代的5分钟到第三代的几秒钟,扫描速度提升了近100倍!这使得CT从"实验室设备"真正成为"临床常规工具"。
第四代CT(1980年代):固定探测器环
设计理念:
- 固定探测器环:360度的完整探测器环固定不动
- 旋转X射线管:只有X射线管绕患者旋转
- 优势:理论上可以减少环形伪影
实际情况:
- 由于成本高、维护复杂,第四代CT并未成为主流
- 第三代CT通过算法改进解决了环形伪影问题,最终占据了市场
螺旋CT / 滑环CT(1990年代):连续扫描的革命
革命性创新:
- 滑环技术:X射线管和探测器可以连续旋转(不需要回转)
- 连续扫描:患者床连续移动,X射线管连续旋转,扫描轨迹呈螺旋形
- 三维成像:可以获得真正的三维体数据,而不是一层层的二维切片
临床意义:
- 扫描时间大幅缩短:整个胸部或腹部只需20-30秒
- 减少呼吸伪影:患者只需屏住一次呼吸
- 三维重建:可以进行多平面重建(MPR)、最大密度投影(MIP)、容积再现(VR)
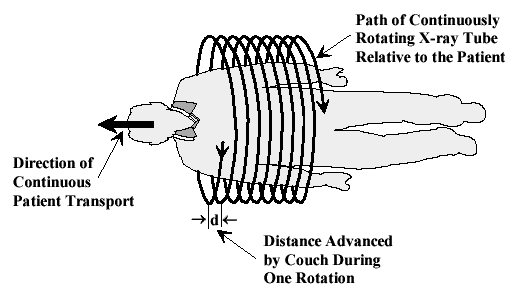 螺旋CT扫描轨迹示意图:X射线源连续旋转,患者床同时移动,形成螺旋形扫描路径
螺旋CT扫描轨迹示意图:X射线源连续旋转,患者床同时移动,形成螺旋形扫描路径
🌀 为什么叫"螺旋"CT?
想象一下,X射线管绕着患者旋转,同时患者床匀速移动。从X射线管的视角看,它的运动轨迹就像一个螺旋线(或弹簧)。这就是"螺旋CT"(Helical CT或Spiral CT)名称的由来。
多排螺旋CT(MSCT,2000年代):速度与分辨率的双重提升
技术进步:
- 多排探测器:从单排发展到4排、16排、64排、128排、320排
- 更快的扫描速度:320排CT可以在一次心跳内完成整个心脏的扫描
- 更高的分辨率:亚毫米级的空间分辨率
各代MSCT的里程碑:
| 年份 | 排数 | 扫描时间(全胸) | 临床突破 |
|---|---|---|---|
| 1998 | 4排 | ~20秒 | 心脏成像初步可行 |
| 2002 | 16排 | ~10秒 | 冠状动脉成像 |
| 2004 | 64排 | ~5秒 | 心脏成像成为常规 |
| 2007 | 128排 | ~3秒 | 全身创伤扫描 |
| 2007 | 320排 | <1秒 | 单次心跳心脏成像 |
💓 心脏成像的挑战
心脏是一个不停跳动的器官,传统CT很难获得清晰的心脏图像。64排及以上的MSCT具有足够高的时间分辨率(~100ms),可以在心脏舒张期的短暂"静止"时刻完成扫描,从而获得清晰的冠状动脉图像。这使得CT冠状动脉造影(CTCA)成为一种无创的心脏检查方法。
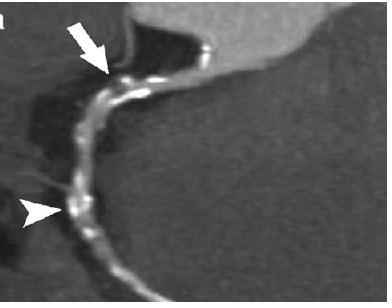 CT血管造影(CTA)图像,通过注射造影剂并利用多排螺旋CT快速扫描,可以清晰显示血管结构
CT血管造影(CTA)图像,通过注射造影剂并利用多排螺旋CT快速扫描,可以清晰显示血管结构
双源CT与双能CT(2010年代):从结构到功能
双源CT(Dual-Source CT, DSCT):
- 两套X射线管和探测器系统:以90度角安装在同一个机架上
- 超高时间分辨率:~75ms(是单源CT的两倍)
- 临床优势:
- 心脏成像质量进一步提升,无需使用β受体阻滞剂降低心率
- 适合心率不齐的患者
双能CT(Dual-Energy CT, DECT):
- 两种不同能量的X射线:低能(80kV)和高能(140kV)
- 物质分离能力:不同物质对不同能量X射线的衰减特性不同
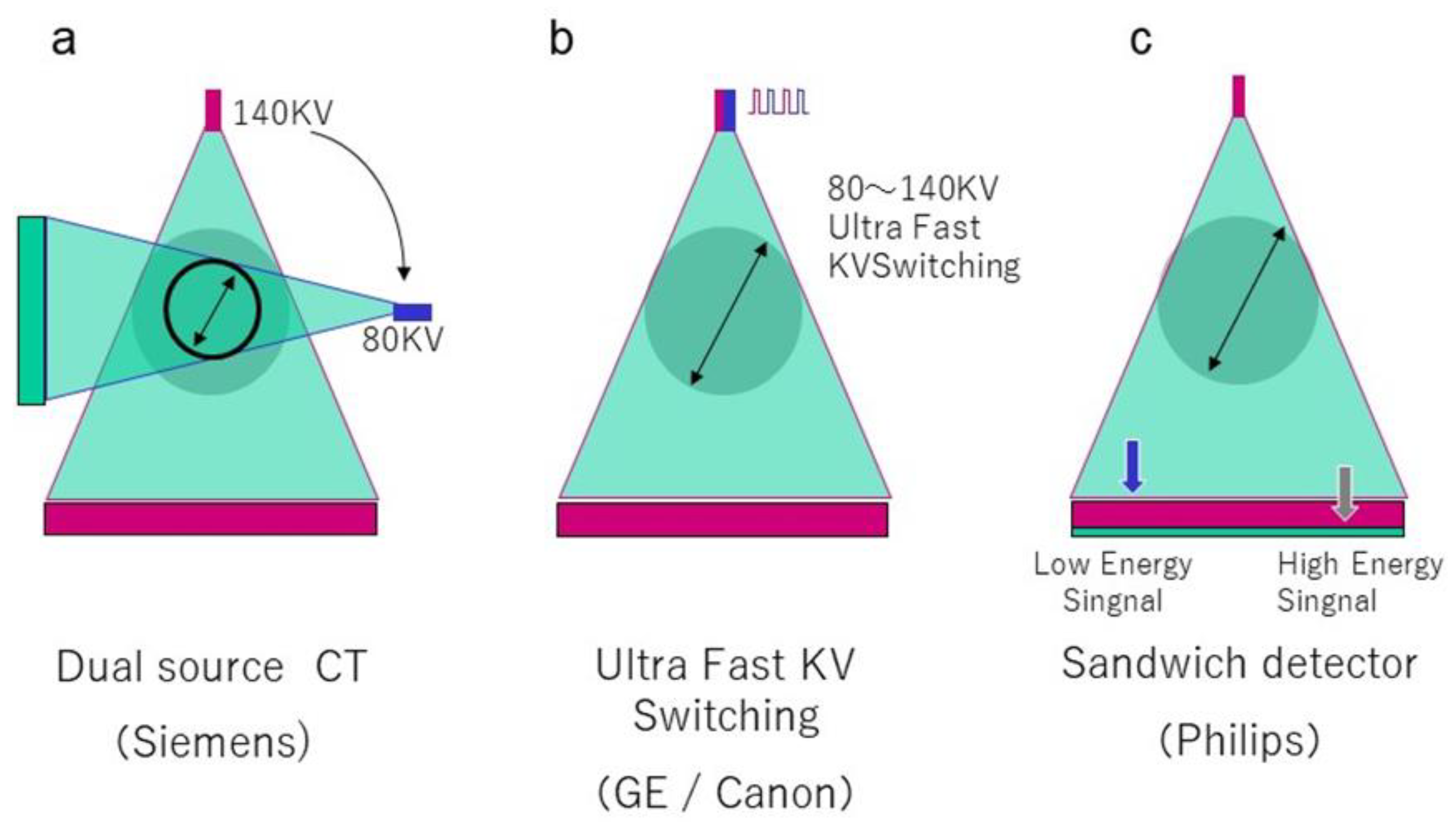 双能CT的不同实现方式:双源CT(两套X射线管)、单源双层探测器、单源快速kV切换等
双能CT的不同实现方式:双源CT(两套X射线管)、单源双层探测器、单源快速kV切换等
- 临床应用:
- 尿酸结石与非尿酸结石的鉴别:痛风诊断的利器
- 碘对比剂的定量分析:评估肿瘤血供
- 虚拟平扫:从增强扫描中"减去"碘对比剂,减少辐射剂量
- 虚拟单能图像:减少金属伪影和射束硬化伪影
🎨 双能CT的"魔法"
想象你有两张照片,一张用红光拍摄,一张用蓝光拍摄。某些物体在红光下很亮,在蓝光下很暗;而另一些物体则相反。通过比较这两张照片,你可以区分出不同的物体。双能CT正是利用这个原理,通过比较低能和高能X射线的衰减差异,来区分不同的物质(如碘、钙、尿酸等)。
光子计数CT(2020年代):下一代CT技术
技术革新:
- 光子计数探测器:直接计数每个X射线光子,而不是测量总能量
- 能量分辨能力:可以同时获得多个能量级别的图像(不仅仅是两个)
- 优势:
- 更高的空间分辨率:可达0.2mm(传统CT约0.5mm)
- 更低的辐射剂量:减少40-50%
- 更好的对比度分辨率:软组织细节更清晰
- 消除电子噪声:图像质量更高
临床前景:
- 2021年,西门子推出首台临床光子计数CT(NAEOTOM Alpha)
- 预计将成为未来10-20年CT技术的主流方向
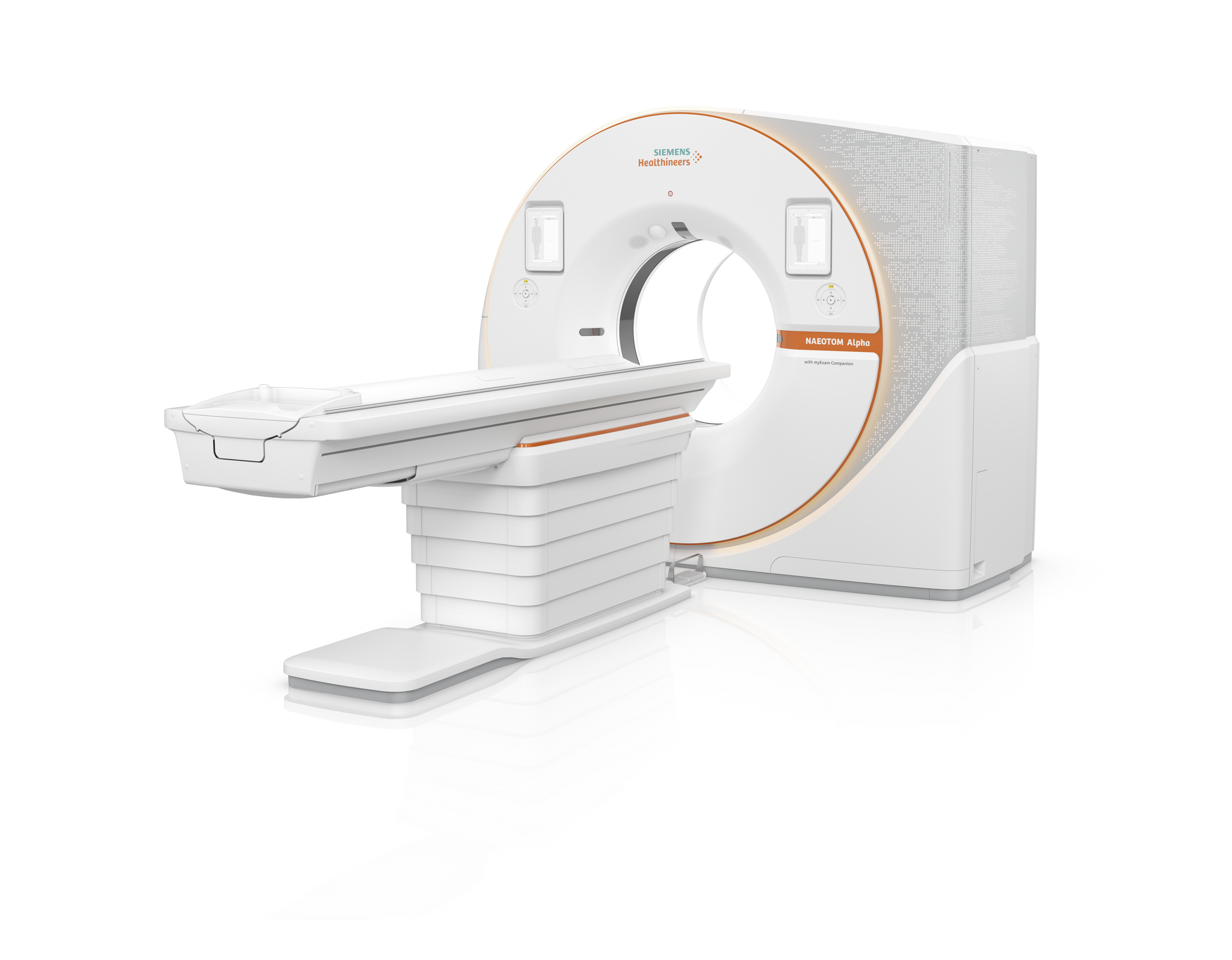 全球首款双源光子计数CT-NAEOTOM Alpha
全球首款双源光子计数CT-NAEOTOM Alpha
🔬 从"模拟"到"数字"
传统CT探测器就像一个水桶,测量的是"接了多少水"(总能量)。光子计数探测器则像一个精密的计数器,能够数清"落下了多少滴水"(光子数量),并且还能分辨每滴水的"大小"(能量)。这种从"模拟"到"数字"的转变,带来了质的飞跃。
📊 CT技术演进总览
让我们用一张表格来总结CT技术50年来的演进:
| 代次 | 年代 | 扫描方式 | 扫描时间 | 空间分辨率 | 关键突破 | 临床意义 |
|---|---|---|---|---|---|---|
| 第一代 | 1971-1975 | 平移-旋转 | 5-7分钟/层 | 3mm | 首次实现断层成像 | 脑部成像 |
| 第二代 | 1975-1980 | 扇形束 | 20-60秒/层 | 1.5mm | 多探测器 | 身体扫描可行 |
| 第三代 | 1980-1990 | 旋转-旋转 | 2-10秒/层 | 1mm | 大型探测器阵列 | 成为常规检查 |
| 第四代 | 1980年代 | 固定探测器环 | 2-10秒/层 | 1mm | 固定探测器 | 未成主流 |
| 螺旋CT | 1990年代 | 连续旋转 | 20-30秒/器官 | 1mm | 三维成像 | 三维重建 |
| 4-16排 | 1998-2002 | 多排螺旋 | 10-20秒/器官 | 0.6mm | 多排探测器 | 心脏成像初步 |
| 64排 | 2004-2010 | 多排螺旋 | 5-10秒/器官 | 0.5mm | 高时间分辨率 | 冠脉成像常规 |
| 128-320排 | 2007-2015 | 多排螺旋 | <5秒/器官 | 0.5mm | 超快速扫描 | 单次心跳成像 |
| 双源/双能 | 2006-至今 | 双源系统 | <5秒/器官 | 0.5mm | 功能成像 | 物质分离 |
| 光子计数 | 2021-未来 | 光子计数 | <5秒/器官 | 0.2mm | 能量分辨 | 超高分辨率 |
🎯 CT技术演进的临床意义
CT技术的每一次进步,都极大地扩展了临床诊断的能力:
| 演进维度 | 早期CT(1970-1990s) | 现代CT(2000s-至今) | 临床意义 |
|---|---|---|---|
| 图像质量 | 能看到脑肿瘤的存在 | 能看到更微小的病变,区分组织成分 | 从"看得见"到"看得清",早期诊断能力大幅提升 |
| 扫描对象 | 只能扫描静止的器官(脑、肝) | 可以扫描快速运动的器官(心脏、心律不齐) | 从"静态器官"到"动态器官",心脏成像成为可能 |
| 诊断能力 | 只能看到解剖结构("长什么样") | 可以评估功能和代谢("功能如何"、"是什么成分") | 从"形态诊断"到"功能诊断",提供更全面的信息 |
| 辐射剂量 | 辐射剂量较高,限制应用范围 | 通过迭代重建和光子计数技术降低50-70% | 从"高辐射"到"低剂量",使CT筛查成为可能 |
☢️ 辐射剂量的考量
尽管CT的辐射剂量已经大幅降低,但仍需谨慎使用。一次胸部CT的辐射剂量约为7mSv,相当于2-3年的自然本底辐射。因此,CT检查应遵循"ALARA原则"(As Low As Reasonably Achievable,尽可能低),在保证诊断质量的前提下,尽量降低辐射剂量。
🔑 关键要点总结
CT的本质:通过多角度X射线投影,利用计算机重建出人体横断面图像,实现"一层一层看"的断层成像。
Hounsfield单位:CT图像的"语言",以水为0,空气为-1000,骨骼为+1000,不同组织有不同的HU值范围。
技术演进:从第一代的5分钟/层到现代的亚秒级全器官扫描,CT技术经历了50年的持续进步。
临床应用扩展:从最初的脑部成像,到全身各器官成像,再到心脏成像和功能成像,CT的应用范围不断扩大。
未来方向:光子计数CT代表了下一代技术,将带来更高的分辨率、更低的辐射剂量和更强的物质分离能力。
💡 下一步学习
现在你已经了解了CT的基本原理和技术演进。在第3章中,我们将深入探讨CT图像重建的数学原理,包括拉东变换、滤波反投影算法等核心技术。在第2章中,我们将学习CT原始数据的预处理方法,包括射束硬化校正、金属伪影抑制等实用技术。
📎 图片引用来源
- 艾伦·科马克肖像:Wikimedia Commons - A. M. Cormack,CC BY 2.0
- 第一张临床CT扫描图像:Wikimedia Commons - First CT scan brain,CC BY 4.0
- 拉东变换与正弦图动画:Wikimedia Commons - Radon transform sinogram,CC0 1.0 Public Domain
- 正常脑部CT图像:Wikimedia Commons - Computed tomography of human brain,CC0 1.0 Public Domain
- CT窗宽窗位对比(肺窗):Wikimedia Commons - CT Scan Thorax Lung,CC BY-SA 4.0
- CT窗宽窗位对比(软组织窗):Wikimedia Commons - CT Scan Thorax Water,CC BY-SA 4.0
- CT窗宽窗位对比(肝窗):Wikimedia Commons - CT Scan Thorax Liver,CC BY-SA 4.0
- CT血管造影图像:Wikimedia Commons - Ct-angiography,CC BY 2.5
- 双能CT成像方法示意图:Wikimedia Commons - Imaging Method of Dual-Energy CT,CC BY 4.0
- 第一代CT扫描仪原理图:Wikimedia Commons,CC BY-SA